Dự án phòng, chống bệnh tim mạch - Chương trình mục tiêu Quốc gia về y tế
Điều trị Đái tháo đường trong dự phòng tiên phát bệnh tim mạch
7/24/2020 12:37:20 PM 12:37
Tác giả: PGS.TS. Nguyễn Thị Bạch Yến
Bệnh nhân đái tháo đường tăng nguy cơ mắc bệnh lý tim mạch lên trung bình 2 lần. Đạt được các mục tiêu được khuyến cáo cho huyết áp, lipit máu, Glucose máu và HbA1c là rất quan trọng trong phòng ngừa các biến chứng tim mạch. Tỉ lệ tử vong do biến chứng tim mạch giảm rõ rệt đi liền với việc quản lý tốt các yếu tố nguy cơ. Mặc dù tỷ lệ đái tháo đường ngày càng tăng tạo nên áp lực rất lớn lên tất cả các hệ thống chăm sóc y tế.
Các mục tiêu, đặc biệt là glucose máu và lipit máu trong một số trường hợp có thể ít chặt chẽ hơn ở các bệnh nhân lớn tuổi, người mắc đái tháo đường thời gian dài, người có bệnh lý tim mạch và người có thể trạng kém.
Có bằng chứng cho thấy nguy cơ rất cao với các bệnh nhân đái tháo đường trẻ tuổi (<40 tuổi) và việc thực hiện các hướng dẫn chăm sóc sức khỏe là cần thiết.
Ở các bệnh nhân đái tháo đường, ngoài kiểm soát đường huyết, việc dự phòng các biến chứng tim mạch cũng tương tự với người không mắc đái tháo đường. Việc đạt được mục tiêu về huyết áp, LDL-C và cholesterol toàn phần là đặc biệt quan trọng. Nhiều mục tiêu có phần nghiêm ngặt hơn ở bệnh nhân đái tháo đường đặc biệt ở bệnh nhân đái tháo đường typ 2 có nhiều yếu tố nguy cơ tim mạch.
1. Nguy cơ tim mạch ở bệnh nhân đái tháo đường
Ở những bệnh nhân có thời gian mắc bệnh ngắn, đái tháo đường không được xem là một yếu tố nguy cơ tim mạch. Nhìn chung, mức độ nguy cơ tương đương một yếu tố nguy cơ tim mạch là sau khoảng 10 năm hoặc những bệnh nhân có protein niệu hoặc mức lọc cầu thận thấp. Các dữ liệu mới đây cho thấy bệnh nhân tiến triển đái tháo đường ở tuổi càng trẻ càng có tỉ lệ biến chứng cao. Bệnh nhân đái tháo đường đã có bệnh tim mạch có nguy cơ tim mạch cao hơn so với người có bệnh tim mạch nhưng không mắc đái tháo đường và có tỷ lệ sống thấp đáng kể. Statin được khuyến cáo cho tất cả các bệnh nhân mới được chẩn đoán đái tháo đường typ 2 trên một độ tuổi nhất định (>40 tuổi). Khuyến cáo này cho thấy nguy cơ tim mạch lớn hơn ở những cá nhân này. Tuy nhiên, tỉ lệ bệnh nhân đái tháo đường ở tuổi 40-50 có nguy cơ tim mạch 10 năm thấp do huyết áp, lipit bình thường và không hút thuốc, và trong một số trường hợp có vai trò tư vấn của bác sĩ.Tương tự, một số bệnh nhân dưới 40 tuổi mắc đái tháo đường typ 2 có bằng chứng tổn thương cơ quan đích hoặc yếu tố nguy cơ cao đáng kể thì có thể được sử dụng statin.
2.Thay đổi lối sống
Hầu hết các bệnh nhân đái tháo đường có thể trạng béo, do vậy kiểm soát cân nặng ở mức phù hợp là rất quan trọng. Chế độ ăn uống cần ưu tiên các loại trái cây, rau quả, ngũ cốc nguyên hạt và nguồn protein ít chất béo kết hợp với hạn chế muối, chất béo bão hòa, chất béo chuyển hóa và rượu. Cũng cần kiểm soát lượng carbonhydrat và chất xơ ăn vào.
Kết hợp tập luyện thể lực loại động (aerobic) và tập thể lực loại tĩnh cho thấy hiệu quả trong phòng ngừa tiến triển đái tháo đường và điều chỉnh glucose máu. Cần ngừng hút thuốc lá vì hút thuốc làm tăng nguy cơ đái tháo đường, bệnh tim mạch, tử vong sớm.
Thay đổi lối sống có thể phòng ngừa tiến triển đái tháo đường ở những người nguy cơ cao và giảm nguy cơ biến chứng bệnh lý mạch máu lớn và vi mạch.
3. Kiểm soát đường máu
Nghiên cứu UKPDSxác định tầm quan trọng của việc giảm Glucose đối với việc giảm nguy cơ tim mạch ở những bệnh nhân mới được chẩn đoán mắc đái tháo đường nhưng không được điều trị bằng các liệu pháp hạ huyết áp hoặc lipit với bằng chứng cho thấy Metformin có hiệu quả tốt nhất, dẫn đến nó là lựa chọn đầu tay hiện nay. Ba thử nghiệm đã được diễn ra nhằm xem các biến cố tim mạch có thể giảm hơn được hay không với mục tiêu glucose máu chặt hơn và mục tiêu HbA1c thấp hơn. Tuy nhiên, kết quả quả đáng ngạc nhiên khi tỉ lệ tử vong do tim mạch tăng bất ngờ ở thử nghiệm ACCORD và có xu hướng tăng ở thử nghiệmVADT. Kết quả này đã gây lo ngại về sự antoàn của việc giảm mạnh glucosevà của việc kiểm soát glucose quá chặt chẽ, đặc biệt ở những người lớn tuổi mắc đái tháo đường và ở những người có bệnh tim mạch trước đó. Các phân tích gộp tiếp theo đó về kiểm soát chặt glucose, bao gồm dữ liệu từ UKPDS, PROactive, ACCORD,ADVANCE và VADT cho thấy giảm mạnh mẽ biến chứng bệnh mạch vành và nhồi máu cơ tim cấp không gây tử vong, nhưng không có thay đổi trong tỉ lệ đột quỵ vàtỷ lệ tử vong chung. Các phân tích bổ sung cho các thử nghiệm này cho thấy rằng lợi ích tim mạch của việc giảm HbA1c trung bình ~ 0,9% trong vòng 5năm ít hơn nhiều so với việc giảm cholesterol và huyết áp. Bốn thử nghiệm gần đây về các loại thuốc hạ đường huyết mới là ức chế DPP-4 và nhóm GLP-1 trên bệnh nhân đái tháo đường có bệnh tim mạch hoặc có nguy cơ cao cho thấy kết quả trung tính trong giảm nguy cơ biến chứng tim mạch. Tuy nhiên,có sự giá tăng tỷ lệ nhập viện vì suy tim khi sử dụng saxagliptin trong thử nghiệm SAVOR-TIMI 53.
Gần đây, thuốc ức chế SGLT2 empagliflozin đã chứng minh được hiệu quả đáng kể lên tử vong do tim mạch (giảm 38%) và tử vong do mọi nguyên nhân (giảm 32%), cũng như nhập viện vì suy tim (35%)so với các điều trị chuẩn. Do đó, ESC 2019 khuyến cáo sửdụng thuốcức chế SLGT2 như là thuốc đầu tay trong điều trị bệnh nhân mắc đái tháo đường có kèm bệnh tim mạch.
Sơ đồ 1– Phác đồ điều trị ĐTĐ type II trong dự phòng BTM (AHA 2019)
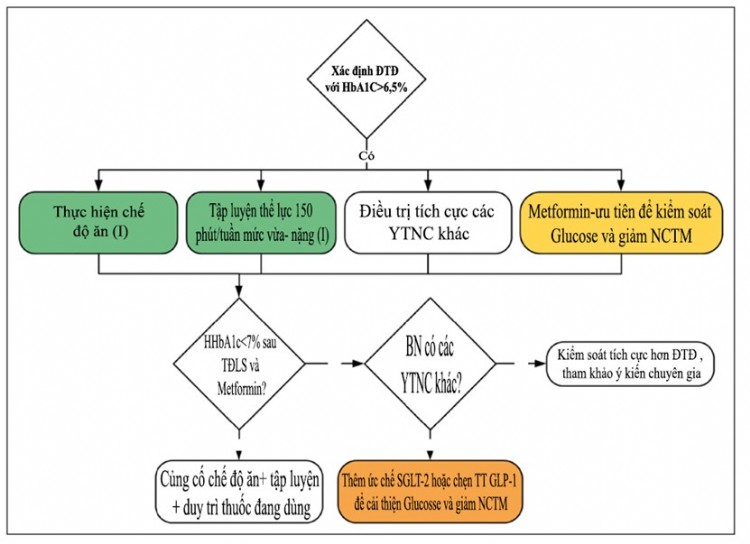
4. Kiểm soát huyết áp ở bệnh nhân đái tháo đường
Ở bệnh nhân đái tháo đường typ2 ngoài thay đổi lối sống thì việc giảm huyết áp (cùngvớicholesterol) nên được đưa vào mục tiêu kiểm soát chặt như mức glucose/HbA1c. Mục tiêu huyết áp nên được xem xét với bất kể nguy cơ tim mạch nào ở bệnh nhân đái tháo đường typ 2. Tăng huyết áp phổ biến hơn ở những bệnh nhân mắc đái tháo đường typ 2 so với dân số nói chung. Một phân tích hệ thống và tổng hợp các thử nghiệm ngẫu nhiên các thuốc hạ huyết áp trong100000 bệnh nhân đái tháo đường typ 2 cho thấy giảm huyết áp làm giảm tỉ lệ tử vong do mọi nguyên nhân, biến cố tim mạch, bệnh lí mạch vành, đột quỵ,suy tim, biến chứng mắt, xuất hiện hoặc tiến triển albumin niệu và suy thận. Hơn nữahuyết áp tâm thu <140 mmHg làm giảm tỉ lệ tử vong và hầu hết các biến cố khác. Tỷ lệ nguy cơ albumin niệu, bệnh lí võng mạc và đột quỵ còn giảm hơn nữa nhưng không giảm tỉ lệ tử vong và kết cục toàn bộ khi đạt được mục tiêu huyết áp tâm thu là<130 mmHg. Ở những bệnh nhân >80 tuổi, mục tiêu nên được tăng cao hơn là 150/90 mmHgtrừ khi chức năng thận suy giảm. Điềutrị kết hợp thường là cần thiết đểđạt được hiệu quả giảm huyết áp. Thuốc ức chế men chuyển (ACEI) hoặc ức chế thụ thể angiotensin (ARB)nếu dung nạp tốt nên được đặt là thuốc điều trị hàng đầu do các bằng chứng cho thấy hiệu quả bảo vệ vượt trội chống lại sự bắt đầu hoặctiến triển bệnh thận.
5.Kiểm soát lipit máu ở bệnh nhân ĐTĐ
Nghiên cứu HPS đã chứng tỏ được tác dụng điều trị hạ lipit máu khi sử dụng Simvastatin 40 mg làm giảm nguy cơ tim mạch và đột quỵ trên bệnh nhân đái tháo đường và không mắc đái tháo đường kèm theo không có triệu chứng đau ngực hoặc nhồi máu cơ tim trước đó. Nghiên cứu CARDS cũng đưa ra kết quả ủng hộ cho tác dụng của statin, khi so sánh 10 mg atorvastatin với nhóm chứng. Ngoài ra còn có bằng chứng thử nghiệm cho thấy nguy cơ tim mạch giảm nhiều hơn khi sử dụng statin mạnh hơn trên bệnh nhân đái tháo đường. Bằng chứng thử nghiệm gần đây cũng cho thấy lợi ích tim mạch rõ ràng khi sử dụng ezetimibe ngoài sử dụng statin ở bệnh nhân mắc đái tháo đường typ 2.
Bảng 6.14-Khuyến cáo điều trị đái tháo đường ̣
(theo khuyến cáo của ESC 2016 về dự phòng bệnh tim mạch)
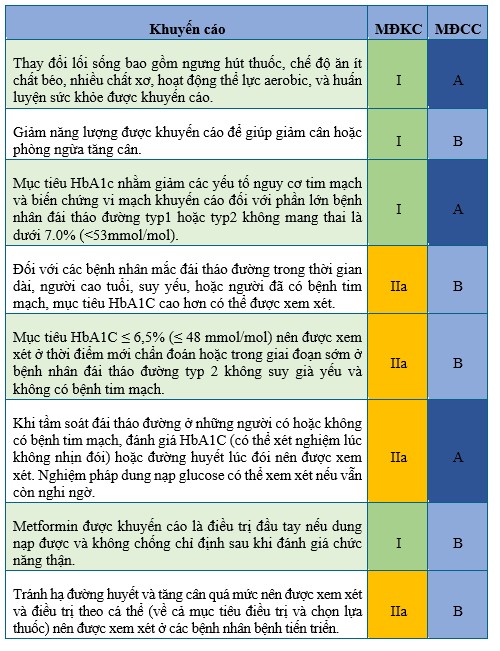
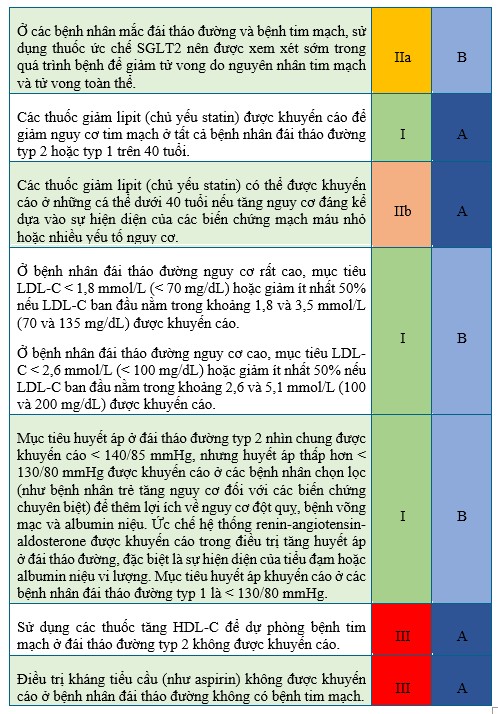
Bằng chứng mới đây cũng cho thấy các thuốc ức chế PCSK9 có hiệu quả tương đương trong việc hạ LDL-C ở bệnh nhân đái tháo đường typ 2 mặc dù kết quả lên tim mạch của các thử nghiệm này đang được chờ đợi. Mục tiêu điều trị nên được hạ thấp hơn trên các bệnh nhân đái tháo đường typ 2 có kèm theo bệnh tim mạch hoặc bệnh thận mạn.
Mặc dù, rối loạn lipit phổ biến nhất ở đái tháo đường typ 2 là tăng triglyceride và HDL-C thấp, các thử nghiệm đánh giá lợi ích tim mạch của fibrate trên bệnh nhân đái tháo đường không đem lại kết quả dương tính. Cơ quan quản lý thuốc và dược phẩm Hoa Kỳ (FDA) tuyên bố rằng cơ sở bằng chứng hiện tại không đủ để chứng minh vai trò của fibrate trong bảo vệ tim mạch và cần thêm những bằng chứng thử nghiệm trong thời gian tới.
Sử dụng thuốc hạ lipit máu trên bệnh nhân lớn tuổi mắc đái tháo đường (>85 tuổi) cần cân nhắc hết sức thận trọng vì khi sử dụng liều cao(hoặc tác dụng mạnh) có thể không làm tăng hiệu quả mà ngược lại có thể làm tăng nguy cơ gặp các tác dụng không mong muốn.
6. Microalbumin niệu
Microalbumin niệu (nồng độ albumin niệu từ 30 đến 300 mg/24 h) dự báo tiến triển bệnh thận ở các bệnh nhân đái tháo đường, còn khi protein hiện diện rõ ràng trong nước tiểu (300 mg/24 h) thì cho thấy đã bắt đầu có sự phá hủy nhu mô thận. Có thể định lượng microalbumin niệu từ các mẫu nước tiểu tại 1 thời điểm tuy nhiên sẽ thiếu chính xác. Định lương microalbumin trong nước tiểu thu thập 24 giờ chính xác hơn nhưng htu thập lại khó khăn. DO vậy chỉ số giữa nồng độ albumin trong nước tiểu và nồng độ creatinine trong nước tiểu trong 1 mẫu nước tiểu cắt ngang được thống nhất dùng để chẩn đoán các định microalbumin niệu. Bệnh nhân đái tháo đường có microalbumin hoặc protein niệu nên được điều trị bằng ức chế men chuyển (ACEI) hoặc thuốc chẹn thụ thể angiotensin (ARB) với bất kể huyết áp nền như thế nào.
7. Liệu pháp chống huyết khối ở bệnh nhân ĐTĐ
Bệnh nhân đái tháo đường cả typ1 và typ2 đều có tăng nguy cơ hình thành huyết khối. Một phân tích gộp đã chứng minh lợi ích của thuốc chống huyết khối mà chủ yếu là aspirin ở bệnh nhân đái tháo đường có bệnh tim mạch, bệnh mạch máu não hoặc các bệnh lý huyết khối khác giúp làm giảm 25% các biến cố tim mạch.
Vai trò của aspirin trên các bệnh nhân không có bệnh tim mạch vẫn còn chưa được chứng minh. Một phân tích gộp của 6 thử nghiệm lâm sàng ngẫu nhiên có đối chứng cho thấy không có sự giảm đáng kể có ý nghĩa thống kê nguy cơ biến cố tim mạch lớn hoặc tử vong do mọi nguyên nhân khi aspirin được so sánh với placebo ở những người đái tháo đường và không có bệnh lí tim mạch trước đó. Các thử nghiệm sâu hơn vẫn đang được tiến hành.
Các tin khác
- ĐÁNH GIÁ KẾT QUẢ DỰ PHÒNG TIÊN PHÁT BỆNH TIM MẠCH(11/24/2020 1:18:24 PM)
- Thiết lập hệ thống dự phòng bệnh tim mạch(11/24/2020 1:02:19 PM)
- Điều chỉnh rối loạn Lipit máu trong dự phòng bệnh tim mạch (Cập nhật khuyến cáo Hội Tim mạch Châu Âu (ESC) / Hội Xơ vữa động mạch Châu Âu (EAS) 2019)(11/24/2020 11:21:11 AM)
- Dự phòng nguyên phát bệnh tim mạch(10/22/2020 12:59:50 PM)
- CAN THIỆP Ở CẤP ĐỘ CỘNG ĐỒNG TRONG DỰ PHÒNG TIÊN PHÁT BỆNH TIM MẠCH(10/11/2020 12:50:49 PM)
- Kháng kết tập tiểu cầu và tuân thủ điều trị trong dự phòng tiên phát bệnh tim mạch(9/20/2020 12:47:31 PM)
- Kiểm soát huyết áp trong dự phòng bệnh tim mạch(9/7/2020 12:39:35 PM)
- Kiểm soát cân nặng trong dự phòng bệnh tim mạch(8/26/2020 11:00:39 AM)
- THAY ĐỔI CHẾ ĐỘ ĂNTRONG DỰ PHÒNG BỆNH TIM MẠCH(7/12/2020 10:58:22 AM)
- CAN THIỆP CAI THUỐC LÁ TRONG DỰ PHÒNG BỆNH TIM MẠCH(6/15/2020 10:46:58 AM)
- Tư vấn thay đổi hành vi và Kiểm soát các yếu tố nguy cơ về tâm lý - xã hội trong dự phòng tiên phát bệnh tim mạch(6/2/2020 10:09:17 AM)
- TĂNG CƯỜNG HOẠT ĐỘNG THỂ LỰC TRONG DỰ PHÒNG TIÊN PHÁT BỆNH TIM MẠCH(5/25/2020 10:33:16 AM)
Tin nổi bật
-
ĐÁNH GIÁ KẾT QUẢ DỰ PHÒNG TIÊN PHÁT BỆNH TIM MẠCH
-
Thiết lập hệ thống dự phòng bệnh tim mạch
-
Dự phòng nguyên phát bệnh tim mạch
-
CAN THIỆP Ở CẤP ĐỘ CỘNG ĐỒNG TRONG DỰ PHÒNG TIÊN PHÁT BỆNH TIM MẠCH
-
Kháng kết tập tiểu cầu và tuân thủ điều trị trong dự phòng tiên phát bệnh tim mạch
-
Kiểm soát huyết áp trong dự phòng bệnh tim mạch
-
Kiểm soát cân nặng trong dự phòng bệnh tim mạch
-
Điều trị Đái tháo đường trong dự phòng tiên phát bệnh tim mạch
-
THAY ĐỔI CHẾ ĐỘ ĂNTRONG DỰ PHÒNG BỆNH TIM MẠCH
-
CAN THIỆP CAI THUỐC LÁ TRONG DỰ PHÒNG BỆNH TIM MẠCH
-
Tư vấn thay đổi hành vi và Kiểm soát các yếu tố nguy cơ về tâm lý - xã hội trong dự phòng tiên phát bệnh tim mạch
-
TĂNG CƯỜNG HOẠT ĐỘNG THỂ LỰC TRONG DỰ PHÒNG TIÊN PHÁT BỆNH TIM MẠCH






