Dự án phòng, chống bệnh tim mạch - Chương trình mục tiêu Quốc gia về y tế
Lợi ích của cai thuốc lá trong dự phòng bệnh tim mạch
11/30/2020 2:57:34 PM 14:57
Tác giả: PGS.TS.Nguyễn Thị Bạch Yến
Từ năm 1964 các bác sĩ phẫu thuật tại Mỹ đã có báo cáo cho thấy hút thuốc lá là yếu tố nguy cơ chắc chắn của ung thư phổi và viêm phế quản mạn tính, nhưng họ ít nhấn mạnh đến mối liên quan giữa hút thuốc lá và bệnh tim mạch, và chỉ đề cập rằng nguy cơ bệnh lý tim mạch tăng lên ở những người hút thuốc lá, tuy nhiên mối quan hệ nhân quả vẫn chưa được chứng minh.n
Những năm sau đó, đã có hàng loạt các bằng chứng về việc hút thuốc lá làm thay đổi các chỉ điểm sinh học của phản ứng viêm, huyết khối và các chỉ điểm cận lâm sàng của XVĐM. Các bằng chứng này đã cho thấy rõ mối liên quan giữa hút thuốc lá và cơ chế của bệnh XVĐM. Hút thuốc lá làm tăng gấp 2 lần nguy cơ BTM. Tuy nhiên mối liên quan này có sự khác biệt giữa 2 giới (nữ giới hút thuốc lá có nguy cơ bị NMCT cấp cao hơn nam giới hút thuốc lá). Tác hại của hút thuốc lá thụ động cũng đã được chứng minh một cách chắc chắn. Nguy cơ bị BTM tăng lên gấp 1,2 đến 1,6 lần ở những người hút thuốc lá thụ động
1. Những thành phần độc hại có trong thuốc lá
Nicotin là chỉ một thành phần được biết tới nhiều nhất trong thuốc lá. Thực tế, trong thuốc lá có chứa tới hơn 7000 chất và hợp chất. Có tới hàng trăm chất trong số này là độc chất và có ít nhất 69 chất trong đó là các chất gây nghiện [1]. Trước đây người ta cho rằng Nicotin là chất chính gây bệnh tim mạch, thì hiện nay đã tìm thấy có nhiều loại hoạt chất khác như Carbon monoxide, các Benzopyrene, các Glycoprotein và một số hợp chất khác có vai trò quan trong gây bệnh tim mạch.
2. Tác hại của hút thuốc lá
Người ta ước tính rằng hút thuốc là đã gây ra khoảng 100 triệu cái chết trong thế kỷ XX [1]. Hút thuốc lá gây hại cho tim, dẫn đến lão hóa sớm, gây tổn thương nghiêm trọng đến hầu hết các cơ quan và khiến người hút thuốc mất khoảng 10 năm tuổi thọ [2–4].
Tác động cấp tính của hút thuốc lá đối với hệ tim mạch bao gồm giảm cung cấp và tăng nhu cầu oxy cho cơ tim, thay đổi huyết động cấp với tăng nhịp tim, tăng sức cản hệ thống và sức cản động mạch vành, tăng co bóp cơ tim, giảm độ đàn hồi (compliance) của động mạch hệ thống. Hút thuốc làm tăng cấp tính số lượng các tế bào nội mô lưu thông trong máu. Chỉ cần hút 2 điếu thuốc mỗi ngày làm tăng gấp đôi số lượng tế bào nội mô bị huỷ hoại [13].
Tác động lâu dài của hút thuốc lá bao gồm suy giảm chức năng nội mô, gia tăng quá trình oxy hoá LDL-C, giảm lượng HDL-C, tăng đáp ứng viêm hệ thống, tăng bạch cầu, tăng lượng Protein C phản ứng, tăng hoạt hoá và kết dính tiểu cầu, mất cân bằng giữa các yếu tố đông- cầm máu, giảm hoạt động tiêu sợi huyết và tăng độ dày và độ cứng của thành động mạch. Hút thuốc lá làm tăng đề kháng với Insulin và làm tăng nguy cơ mắc bệnh tiểu đường typ 2 [14]. Phân tích tổng hợp với hơn một triệu người tham gia và hơn 45000 trường hợp mắc tiểu đường cho thấy nguy cơ mắc tiểu đường tăng gần 50% đối với người có hút thuốc và mối liên quan là theo kiểu đáp ứng liều [15].
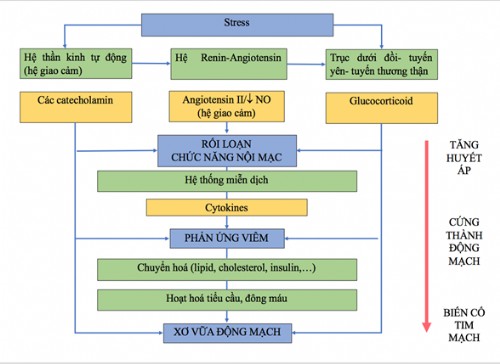
Hút thuốc lá, không chỉ là một yếu tố nguy cơ độc lập, mà nó còn tương tác với các yếu tố nguy cơ tim mạch khác. Hút thuốc lá nếu kết hợp thêm với một yếu tố nguy cơ tim mạch chính khác, thì nguy cơ bị bệnh tim mạch sẽ tăng lên gấp đôi (Hình 1).
Có thể khẳng định: (1) Hút thuốc là nguyên nhân chính gây ra bệnh tim mạch, (2) Ngay cả việc hút rất ít thuốc lá cũng có hại, không có mức nào là an toàn, (3) Hút thuốc lá làm tăng mức đề kháng insulin và viêm mãn tính, (4) Hút thuốc lá khi kết hợp với các YTNC tim mạch khác thì nguy cơ bị bệnh sẽ tăng lên theo cấp số nhân .
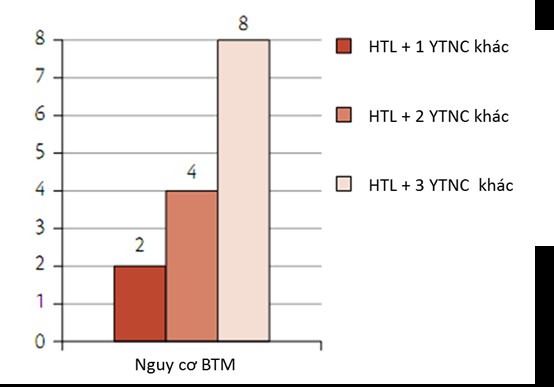
Hình 1. Nguy cơ mắc bệnh tim mạch tăng lên theo cấp số nhân khi hút thuốc lá kết hợp với các yếu tố nguy cơ (YTNC) tim mạch khác
(Nguồn: Stephan Gielen et al (2015), The ESC textbook of Preventive Cardiology, Oxford University Press, Oxford, United Kingdom, pg 114).
3. Các bệnh Tim mạch có liên quan với Hút thuốc lá
Hút thuốc lá có liên quan đến tất cả các bệnh lý tim mạch do xơ vữa như bệnh xơ vữa động mạch không triệu chứng, bệnh động mạch vành (bao gồm đột tử, hội chứng vành cấp, đau thắt ngực ổn định và suy tim), đột quỵ, phình động mạch chủ bụng, bệnh động mạch chi dưới.
3.1. Xơ vữa động mạch không triệu chứng.
Các nghiên cứu cho thấy mối liên quan mật thiết giữa hút thuốc lá và các dấu ấn sinh học của bệnh xơ vữa động mạch trên cận lâm sàng. Nhiều nghiên cứu đã công bố bằng chứng về mối liên quan giữa XVĐM với hút thuốc theo kiểu đáp ứng liều: người hút thuốc lá càng nhiều, thay đổi trên cận lâm sàng càng sớm.
3.2. Bệnh động mạch vành (bao gồm đột tử, hội chứng vành cấp, đau thắt ngực ổn định và suy tim)
Trong nghiên cứu INTERHEART, nguy cơ NMCT ở người đang hút thuốc lá tăng gấp ba lần so với người không bao giờ hút thuốc lá [19]. Ngoài ra, nguy cơ NMCT tăng thêm 6% cho mỗi lần hút thuốc lá. Trong cộng đồng, nguy cơ mắc bệnh cao nhất (khoảng 60%) xảy ra ở nam giới trẻ đang hút thuốc lá. Tuy vậy đối với từng cá nhân thì gánh nặng của bệnh động mạch vành do hút thuốc tăng theo lứa tuổi [20]. Hút thuốc lá là một trong những yếu tố nguy cơ chính gây NMCT nặng. Nghiên cứu lớn cho thấy hút thuốc lá là yếu tố nguy cơ chính của NMCT có ST chênh lên ( mạnh hơn so với NMCT không có ST chênh lên)[21].
Hút thuốc lá có liên quan tới tất cả các loại đột tử [5]. Người hút thuốc có nguy cơ đột tử tăng gấp 2-3 lần so với những người không hút thuốc. Nguy cơ suy tim do hút thuốc lá có lẽ là thông qua việc mắc xơ vữa động mạch.
3.3 Đột quỵ
Nguy cơ đột quỵ ở những người hiện đang hút thuốc lá cao hơn khoảng 2-4 lần so với những người không hút thuốc lá bao giờ [5]. Hút thuốc lá làm tăng nguy cơ cả nhồi máu não lẫn xuất huyết não.
3.4. Phình động mạch chủ bụng
Hút thuốc lá là nguyên nhân quan trọng nhất của bệnh phình động mạch chủ bụng và hoàn toàn có thể phòng tránh được[5]. Nguy cơ này tăng theo số năm hút thuốc lá và lượng thuốc đã hút. Hút thuốc lá dưới 20 bao/năm nguy cơ phình động mạch chủ tăng lên từ 3- 4 lần, hút thuốc lá 50 bao/năm nguy cơ tăng lên tới 10 lần.
3.5. Bệnh động mạch chi dưới
Có mối liên quan giữa hút thuốc lá và bệnh động mạch chi dưới theo kiểu đáp ứng liều. Các nghiên cứu tiến cứu đã cho thấy ở những bệnh nhân bị đau cách hồi, những người hiện đang hút thuốc lá thì khả năng đi bộ 6 phút kém hơn và các triệu chứng thiếu máu chi nặng hơn.
3.6. Các bệnh tim mạch khác.
Hút thuốc lá làm tăng nguy cơ bị rối loạn nhịp trên thất và rối loạn nhịp thất [23]. Theo tác giả Chamberlain AM, nguy cơ rung nhĩ tăng gấp đôi ở những người hút thuốc.
Mặc dù hút thuốc lá làm huyết áp tăng lên tức thời thông qua việc kích thích hệ thần kinh giao cảm, nhưng dường như không có mối quan hệ nhân quả giữa hút thuốc lá mạn tính và tăng huyết áp [24]. Hơn nữa, cai thuốc lá không làm giảm huyết áp. Tuy nhiên, hút thuốc làm tăng huyết áp trung tâm do nó làm tăng độ cứng động mạch và tăng vận tốc lan truyền sóng mạch, đây là yếu tố có liên quan chặt chẽ đến tổn thương cơ quan đích. Ngoài ra, những người tăng huyết áp kèm hút thuốc lá thì có nguy cơ cao phát triển các dạng tăng huyết áp nghiêm trọng, như tăng huyết áp ác tính và tăng huyết áp do hẹp động mạch thận, mà nguyên nhân có thể là do quá trình xơ vữa động mạch diễn tiến nhanh hơn.
Ở bệnh nhân bệnh mạch vành, hút thuốc có liên quan đến giảm cấp tính chức năng tâm thu tâm thu thất trái và tăng pham vi cơ tim bị rối loạn vận động vùng [25]. Những bệnh nhân hút thuốc lá được ghép tim thì có tiên lượng kém hơn và thời gian hồi phục lâu hơn [26].
4. Mức độ hút thuốc, dạng thuốc lá và nguy cơ bệnh tim mạch
4.1. Mức độ hút thuốc lá
Hút thuốc lá không thường xuyên, chỉ hút vài điếu một ngày cũng làm tăng đáng kể nguy cơ mắc nhồi máu cơ tim và tử vong sớm và nguy cơ này tăng cao hơn ở phụ nữ so với nam giới [16–18]. Khác với liên quan giữa hút thuốc với bệnh ung thư là theo kiểu đáp ứng liều, liên quan giữa nguy cơ mắc bệnh tim mạch và lượng thuốc lá sử dụng không theo kiểu đáp ứng liều. Chỉ hút số lượng ít cũng làm tăng cao rõ rệt nguy cơ tim mạch. Viêc tăng nguy cơ tim mạch khi hút thuốc với số lượng ít có liên quan đến một tác hại quan trọng của thuốc lá là làm tăng khả năng kết tập của tiểu cầu. Nguy cơ mắc bệnh tăng cao đột ngột với chỉ hút một vài điếu thuốc mỗi ngày, sau đó có xu hướng tăng dần với các mức tiêu thụ thuốc lá cao hơn. Một giải thích khác cho hiện tượng này là có thể những người hút thuốc ít nhưng hít thuốc sâu hơn và nhiều hơn.
4.2. Các dạng thuốc lá và bệnh tim mạch
*Xì gà, thuốc lào và thuốc lá không khói
Những người hút thuốc lào và xì gà hấp thu Nicotine qua đường miệng, hít khói thuốc từ môi trường xung quanh họ, giống như con đường tác động tới những người hút thuốc lá thụ động hít hơi thuốc từ những người hút thuốc lá. Nguy cơ mắc bệnh động mạch vành của họ thấp hơn so với những người hút thuốc lá.
Khói của thuốc lào chứa nhiều hoát chất độc tương tự như thuốc lá và gây tăng đáng kể lượng Nicotine trong máu, kèm theo gây tăng cao lượng Carbon monoxide cao hơn so với hút thuốc lá. Khói thuốc lào liên quan tới hội chứng chuyển hoá, bao gồm gây tăng nhịp tim và huyết áp, giảm nhạy cảm của phản ứng baro. Những nước có tình trạng hút thuốc lào phổ biến đã ghi nhận tỷ lệ bị đột quỵ tăng cao.
Do tạo ra ít các sản phẩm của việc hút thuốc, tác hại liên quan tới hút thuốc lá không khói được cho là thấp hơn so với thuốc lá theo kiểu truyền thống. Một số loại thuốc lá không khói ngoài việc tạo ra nồng độ Nicotine cao còn chứa các hoá chất gây hại cho sức khoẻ. Các phân tích hệ thống đã kết luận rằng thuốc lá ít khói làm tăng nguy cơ mắc một số loại ung thư và tử vong do bệnh tim mạch.
*Thuốc lá điện tử
Thuốc lá điện tử được hoạt động bằng pin và tạo ra Nicotine nồng độ cao dưới dạng hơi. Các nghiên cứu thực nghiệm nhỏ đã phát hiện rằng nhịp tim tăng cao đáng kể và duy trì trong suốt thời gian hút thuốc và những tác động bất lợi tới hệ hô hấp trong thời gian sử dụng ngắn giống với những tác động của thuốc lá truyền thống. Nhiều bằng chứng gần đây cho thấy thuốc lá điện tử không vô hại và cần nhiều nghiên cứu hơn.
*Hút thuốc lá thụ động và bệnh tim mạch.
Hút thuốc thụ động là hít phải khói thuốc từ người hút thuốc lá. Hút thuốc lá thu động làm tăng 25-30% nguy cơ mắc bệnh động mạch. Nguy cơ tăng lên khi tăng phơi nhiễm, nhưng không có mức phơi nhiễm nào là an toàn khi tiếp xúc với khói thuốc lá thụ động. Các thành phần khác ngoài Nicotine có thể đóng vai trò quan trọng đối với hút thuốc lá thụ động.
Các nghiên cứu thực nghiệm đã chứng minh chỉ 30 phút tiếp xúc với khói thuốc đã làm tổn hại chức năng nội mô động mạch vành ở những người khoẻ mạnh không hút thuốc đến mức không thể phân biệt được với những người hút thuốc lá thường xuyên.
5- Lợi ích của cai thuốc lá
Đối với người mắc bệnh động mạch vành, cai thuốc lá giúp giúp giảm tới 36% [7] nguy cơ mắc các biến cố tim mạch và giảm 50% nguy cơ tử vong sớm Việc giảm tỷ lệ người hút thuốc lá trong những thập kỷ qua tại các nước Âu, Mỹ đã giúp làm giảm tỷ lệ tử vong do tim mạch với mức tương đương các biện pháp điều trị bằng thuốc [8].
Lợi ích của cai thuốc lá được thấy rất sớm. Sau cai thuốc lá một năm, nguy cơ mắc bệnh động mạch vành đã giảm đi một nửa. Đồng thời, cai thuốc lá cũng làm giảm nguy cơ nhồi máu não và xuất huyết dưới nhện. Ở những bệnh nhân suy chức năng tâm thu thất trái sau nhồi máu cơ tim, cai thuốc lá giúp giảm 40% nguy cơ tử vong và giảm 30% nguy cơ mắc nhồi máu cơ tim mới. Đối với những người mắc bệnh động mạch chi dưới, cai thuốc lá cải thiện khả năng gắng sức, giảm nguy cơ cắt cụt chi và tăng tỷ lệ sống còn.
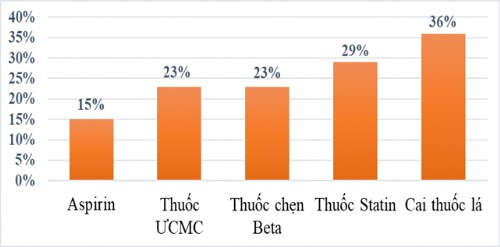
Đối với người bị bệnh động mạch vành và các bệnh lý xơ vữa khác, cai thuốc lá không chỉ là biện pháp điều trị rẻ nhất mà còn là một trong những biện pháp hiệu quả nhất. Ở người bị bệnh động mạch vành, cai thuốc lá làm giảm 36% tỷ lệ tử vong [7], mức giảm này cao hơn so với việc điều trị bằng thuốc Aspirin (chỉ giảm được 15%), thuốc ức chế men chuyển (giảm được 23%), thuốc chẹn beta giao cảm (giảm 23%) và thuốc hạ mỡ máu (giảm 29%)[9] (Hình 2).
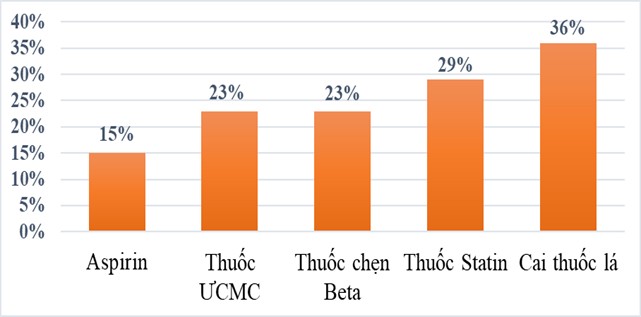
Hình 2. Mức giảm nguy cơ tử vong do cai thuốc lá so với điều trị bằng thuốc.
(Nguồn: Gielen S., Backer G. de, et al., (2015), The ESC textbook of Preventive Cardiology, Oxford University Press, pg 113).
Có thể khẳng định về lợi ích của cai thuốc: (1) Lợi ích của việc bỏ thuốc lá đối với sức khỏe là ngay lập tức, (2) Sau 1 năm ngừng hút thuốc, nguy cơ mắc bệnh động mạch vành được giảm đi một nửa, (3) Cai thuốc lá hiệu quả hơn các biện pháp phòng ngừa thứ phát khác.
Tài liệu tham khảo
- Eriksen M, Mackay J, Ross H. The tobacco atlas, 4th edn, 2012. Atlanta, GA: American Cancer Society.
- Valdes AM, Andrew T, Gardner JP, et al. Obesity, cigarette smoking, and telomere length in women. Lancet 2005; 366: 662–4.
- Doll R, Peto R, Wheatley K, et al. Mortality in relation to smoking: 40 years’ observations on male British doctors [see comments]. Br Med J 1994; 309: 901–11.
- Doll R, Peto R, Boreham J, et al. Mortality in relation to smoking: 50 years’ observations on male British doctors. Br Med J 2004; 328: 1519.
- Department of Health and Human Services. The 2004 United States Surgeon General’s Report: the health consequences of smoking, 2004. Atlanta, GA: Department of Health and Human Services. Centers for Disease Control and Prevention.
- The Surgeon General’s 1990 Report on the health benefits of smoking cessation. Executive Summary. MMWR Recomm Rep 1990; 39 (RR-12): i-xv, 1–12.
- Critchley JA, Capewell S. Mortality risk reduction associated with smoking cessation in patients with coronary heart disease: a systematic review. J Am Med Assoc 2003; 290: 86–97.
- Aspelund T, Gudnason V, Magnusdottir BT, et al. Analysing the large decline in coronary heart disease mortality in the Icelandic population aged 25-74 between the years 1981 and 2006. PLoS One 2010; 5: e13957.
- Antithrombotic Trialists’ Collaboration. Collaborative meta-analysis of randomised trials of antiplatelet therapy for prevention of death, myocardial infarction, and stroke in high risk patients. Br Med J 2002; 324: 71–86.
- Flather MD, Yusuf S, Kober L, et al. Long-term ACE-inhibitor therapy in patients with heart failure or left-ventricular dysfunction: a systematic overview of data from individual patients. ACEInhibitor Myocardial Infarction Collaborative Group. Lancet 2000; 355: 1575–81.
- Freemantle N, Cleland J, Young P, et al. Beta blockade after myocardial infarction: systematic review and meta regression analysis. Br Med J 1999; 318: 1730–7.
- Pignone M, Phillips C, Mulrow C. Use of lipid lowering drugs for primary prevention of coronary heart disease: meta-analysis of randomised trials. Br Med J 2000; 321: 983–6.
- Puranik R, Celermajer DS. Smoking and endothelial function. Prog Cardiovasc Dis 2003; 45: 443–58.
- Wannamethee SG, Shaper AG, Perry IJ. Smoking as a modifiable risk factor for type 2 diabetes in middle-aged men. Diabetes Care 2001; 24: 1590–5.
- Willi C, Bodenmann P, Ghali WA, et al. Active smoking and the risk of type 2 diabetes: a systematic review and meta-analysis. J Am Med Assoc 2007; 298: 2654–64.
- Schane RE, Ling PM, Glantz SA. Health effects of light and intermittent smoking: a review. Circulation 2010; 121: 1518–22.
- Prescott E, Scharling H, Osler M, Schnohr P. Importance of light smoking and inhalation habits on risk of myocardial infarction and all cause mortality. A 22 year follow up of 12 149 men and women in The Copenhagen City Heart Study. J Epidemiol Commun Health 2002; 56: 702–6.
- Luoto R, Uutela A, Puska P. Occasional smoking increases total and cardiovascular mortality among men. Nicotine Tob Res 2000; 2: 133–9.
- Teo KK, Ounpuu S, Hawken S, et al. Tobacco use and risk of myocardial infarction in 52 countries in the INTERHEART study: a case-control study. Lancet 2006; 368: 647–58.
- Centers for Disease Control and Prevention (US); National Center for Chronic Disease Prevention and Health Promotion (US); Office on Smoking and Health (US). 2010 Surgeon General’s report—how tobacco smoke causes disease: the biology and behavioral basis for smoking-attributable disease, 2010. Atlanta, GA: Centers for Disease Control and Prevention.
- Bjorck L, Rosengren A, Wallentin L, et al. Smoking in relation to ST-segment elevation acute myocardial infarction: findings from the Register of Information and Knowledge about Swedish Heart Intensive Care Admissions. Heart 2009; 95: 1006–11.
- Aune E, Roislien J, Mathisen M, et al. The ‘smoker’s paradox’ in patients with acute coronary syndrome: a systematic review. BMC Med 2011; 9: 97.
- Chamberlain AM, Agarwal SK, Folsom AR, et al. Smoking and incidence of atrial fibrillation: results from the Atherosclerosis Risk in Communities (ARIC) study. Heart Rhythm 2011; 8: 1160–6
- Virdis A, Giannarelli C, Neves MF, et al. Cigarette smoking and hypertension. Curr Pharm Des 2010; 16: 2518–25.
- Hoilund-Carlsen PF, Marving J, Gadsboll N, et al. Acute effects of smoking on left ventricular function and neuro-humoral responses in patients with known or suspected ischaemic heart disease. Clin Physiol Funct Imaging 2004; 24: 216–23.
- Sanchez-Lazaro IJ, Almenar L, Martinez-Dolz L, et al. Impact of smoking on survival after heart transplantation. Transplant Proc 2007; 39: 2377–8.
Các tin khác
- Vai trò của các yếu tố tâm lý, xã hội đối với bệnh tim mạch(12/12/2020 10:54:45 AM)
- Lợi ích của một số chế độ ăn kiêng trong dự phòng bệnh tim mạch(12/2/2020 9:00:36 AM)
- Thang điểm CHA2DS2-VASc(11/18/2020 4:49:43 PM)
- Chẩn đoán và điều trị suy thất phải (phần 1)(11/17/2020 4:10:36 PM)
- Chẩn đoán và điều trị suy thất phải (phần 2)(11/17/2020 9:41:04 AM)
- Lợi ích của các chất xơ, vitamin và khoáng chất trong dự phòng bệnh tim mạch(11/15/2020 8:59:05 AM)
- Ảnh hưởng của chế độ ăn chất béo đối với bệnh tim mạch(11/10/2020 8:52:29 AM)
- Lợi ích của hoạt động thể lực trong dự phòng bệnh tim mạch.(9/10/2020 10:44:58 AM)
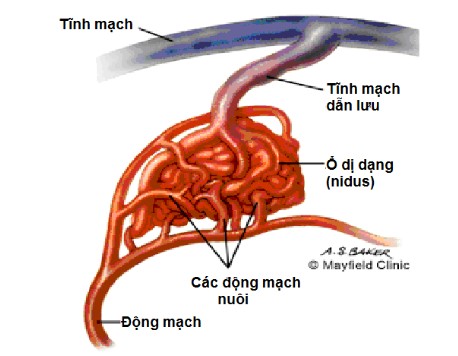
- Dị dạng thông động tĩnh mạch(12/24/2019 10:25:51 AM)
- Chất lượng cuộc sống của bệnh nhân sau nhồi máu cơ tim đã được can thiệp động mạch vành(12/12/2019 9:19:00 AM)
- Ảnh hưởng của thuốc lá điện tử tới cơ thể(12/2/2019 9:09:47 AM)
- Xơ vữa động mạch sớm ở bệnh nhân Lupus ban đỏ hệ thống(11/17/2019 8:12:56 AM)
- Vai trò thay đổi lối sống trong hạn chế nguy cơ tim mạch(11/13/2019 11:12:09 AM)
- Dấu hiệu B –Line trên siêu âm phổi trong đánh giá tình trạng ứ huyết phổi ở bệnh nhân suy tim(9/30/2019 8:26:50 AM)
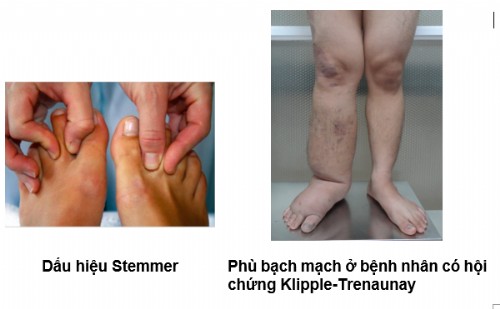
- Phù bạch mạch(9/21/2019 10:44:25 AM)
Tin nổi bật
-
Vai trò của các yếu tố tâm lý, xã hội đối với bệnh tim mạch
-
Lợi ích của một số chế độ ăn kiêng trong dự phòng bệnh tim mạch
-
Lợi ích của cai thuốc lá trong dự phòng bệnh tim mạch
-
Chẩn đoán và điều trị suy thất phải (phần 1)
-
Chẩn đoán và điều trị suy thất phải (phần 2)
-
Lợi ích của các chất xơ, vitamin và khoáng chất trong dự phòng bệnh tim mạch
-
Ảnh hưởng của chế độ ăn chất béo đối với bệnh tim mạch
-
Lợi ích của hoạt động thể lực trong dự phòng bệnh tim mạch.
-
Dị dạng thông động tĩnh mạch
-
Chất lượng cuộc sống của bệnh nhân sau nhồi máu cơ tim đã được can thiệp động mạch vành
-
Phù bạch mạch
-
Điều trị dị dạng thông động tĩnh mạch
-
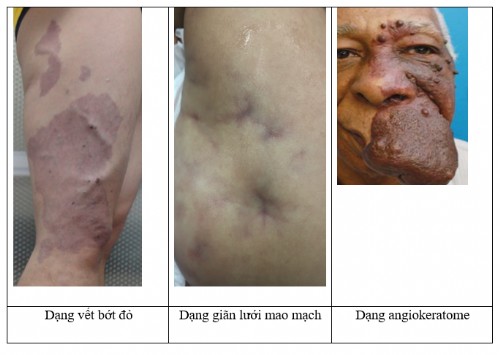
Dị dạng mao mạch
-
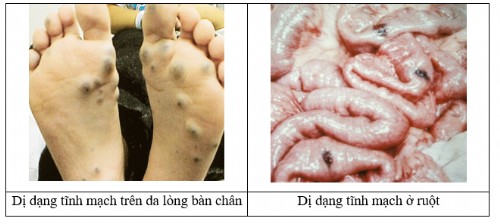
Dị dạng tĩnh mạch dạng phức tạp
-
Các phương pháp điều trị dị dạng tĩnh mạch